Freyung. An den Wänden hängen große, farbige Bilder. Aufnahmen vom Bayerischen Wald. Die frei zugängliche Kaffeemaschine gibt immer wieder mal einen wohlbekannten Laut von sich. Pflanzen und Gestecke verschönern die offen gehaltenen Räume. Hier die gemütliche Couch-Garnitur, dort der Flachbildfernseher und die ansprechende Sitzecke. Dass man sich in einer Krankenhausabteilung befindet, wird einem auf den ersten Blick nicht wirklich klar. Und genau das ist auch beabsichtigt, wie die Verantwortlichen der Palliativstation im vierten Stock des Freyunger Klinikums „Am Goldenen Steig“ betonen.

„Sterben muss nicht todernst sein“, davon sind (v.l.) Sylvia Rodler, Leiterin der Freyunger Palliativstation, und leitende Palliativärztin Dr. Verena Heller überzeugt. Denn: „Auf der Palliativ darf auch mal gelacht werden.“
Dabei dauerte es eine gewisse Zeit, bis man sich nach dem Umzug von Waldkirchen in die Kreisstadt (Ende 2018) an das neue Umfeld gewohnt hatte, wie Sylvia Rodler berichtet. Die 60-jährige Untergriesbacherin übernahm 2011 die Stationsleitung in Waldkirchen, zuvor war sie auf der Wachkoma-Station im mittlerweile ebenfalls geschlossenen Krankenhaus von Obernzell tätig. Eigentlich ist sie gelernte Kinderkrankenschwester, orientierte sich im Laufe der Jahre jedoch immer mehr in Richtung Erwachsenenpflege. Heute pendelt sie täglich von ihrem Heimatort zur Arbeit nach Freyung – rund 60 Kilometer hin und zurück.
„Immer das Herz eines Krankenhauses“
„Aus meiner Sicht gestaltete sich der Umzug sehr schwierig, vor allem für die Bevölkerung“, bestätigt auch Dr. Verena Heller, die vor fünf Jahren die ärztliche Leitung übernommen hatte. Es sei schwer gewesen das Krankenhaus gehen zu lassen – „und noch mehr die Palliativstation, denn sie ist immer das Herz eines Krankenhauses“, erinnert sich die seit 1992 bei den Kliniken am Goldenen Steig beschäftigte Fachärztin für Anästhesie, Intensiv- und Notfallmedizin sowie Ärztin für Palliativmedizin und Naturheilverfahren.
„Auch fürs Personal war es nicht einfach, gerade für die seit Ewigkeiten in Waldkirchen verwurzelten Schwestern, die ihr ganzes Herzblut dort eingebracht haben.“ In der Einrichtung habe aufgrund ihrer überschaubaren Größe jeder jeden gekannt. Dieser große Zusammenhalt sei in größeren Häusern nicht vorhanden, ist die in Aschaffenburg gebürtige und in Passau wohnhafte 65-jährige Medizinerin, die zum 1. August dieses Jahres in den Ruhestand eintritt, überzeugt.
Auf der Palliativstation – sie existiert seit 2002 und ist somit die älteste in ganz Niederbayern – sind momentan 14 Schwestern beschäftigt, die meisten davon in Teilzeit. Da Hog’n hat sich mit den beiden Palliativ-Expertinnen über ihre anspruchsvolle Tätigkeit unterhalten. Genauso über Ängste, den Unterschied zur Hospiz und die Frage, wie man all das tägliche Leid verkraftet.
____________
„Der Patient ist den Angehörigen oft einen Schritt voraus“
Frau Dr. Heller, Frau Rodler: Was bedeutet eigentlich „palliativ“?
Sylvia Rodler: Der Begriff kommt vom Lateinischen „palliare“, was „ummanteln“ bedeutet.
Verena Heller: Hier sind nur Ärzte beschäftigt, die eine Facharztausbildung in verschiedenen Disziplinen wie Anästhesie oder Innere Medizin als Grundvoraussetzung haben und die Facharztausbildung zum Palliativmediziner mitbringen. Sie verfügen über langjährige Erfahrungen in diesem Fachbereich.

Stationsleiterin Sylvia Rodler ist seit 45 Jahren in der Pflege beschäftigt und hat als ursprünglich gelernte Kinderkrankenschwester „vom sterbenden Frühchen bis zum sterbenden Hundertjährigen“ alles miterlebt.
Rodler: Bei den Schwestern ist es ähnlich. Es müssen mindestens 50 Prozent des Stationspersonals die Palliativausbildung haben. Es handelt sich dabei um eine umfangreiche Zusatzausbildung. Denn dieses Ummanteln bezieht sich ja nicht nur auf die Patienten, sondern vor allem auch auf die Angehörigen. Es geht also nicht nur ums Medizinische, sondern insbesondere um die zwischenmenschliche Begleitung, die sehr viel Feingefühl erfordert.
In der Früh- und Spätschicht arbeiten hier zwei Schwestern, in der Nacht eine. Das ist mit einer normalen Station, die gänzlich anders aufgebaut ist, nicht vergleichbar. Hier gibt es eine Art Wohnzimmer, einen Wintergarten usw. Die Angehörigen, die auch hier übernachten dürfen, werden ständig mitbetreut.
Heller: Richtig. Zu diesem Ummanteln gehört das gesamte soziale Umfeld des Patienten. In München gibt es ja fast nur noch Zugehörige – also Freunde, Bekannte, Nachbarn – wie man das heute nennt. Es gibt aber dort so gut wie keine Angehörigen mehr. Wir führen lange Gespräche mit allen. Es ist für die Menschen in der heutigen Zeit sehr schwierig geworden, sich mit all dem auseinander zu setzen, weil der Tot in der öffentlichen Wahrnehmung ja nicht mehr so wie früher zum Leben gehört. Unsere Aufgabe wird immer anspruchsvoller, weil wir die Leute möglichst einfühlsam davon überzeugen wollen, dass der Tod normal ist – denn jeder muss einmal sterben. Und jeder stirbt seinen eigenen Tod. Wenn jemand sich zum Sterben anschickt, dann halten wir ihn nicht auf.
Rodler: Es ist oft so, dass der Patient den Angehörigen einen Schritt voraus ist. Der akzeptiert sein Sterben meist eher als der Angehörige. Da herrscht häufig ein Spannungsfeld – gerade in einer Zeit, in der es nur noch jung, attraktiv und all sowas zu geben scheint…
Palliativ ist kein Hospiz
Bedeutet dieses Ummanteln auch, dass man Menschen auf ihrem Weg hin zum Sterben begleitet?
Heller: Nein, nicht generell. Wir behandeln chronisch-kranke Menschen, die eine Heilung im schulmedizinischen Sinne nicht mehr erhalten können. Sprich: Krebskranke, neurologisch Kranke, Demente, Herzkranke, Lungenkranke, Nierenkranke. Also eine Daseinsform, die medizinisch betrachtet nicht mehr zu verbessern ist. Unser Problem ist jedoch, dass viele Leute denken, dass wir eine Art Sterbestation sind. Doch das ist nicht der Fall. Denn dann wäre es ja ein Hospiz. Dorthin geht man, um zu sterben – und zwar für einen längeren Zeitraum. In Niederbayern gibt es zwei Hospize, eines in Vilsbiburg und eines in Niederalteich.

Dr. Verena Heller, seit 1992 bei den Kliniken am Goldenen Steig, hat noch zu Waldkirchener Krankenhauszeiten im Jahr 2017 die ärztliche Leitung der Palliativstation übernommen.
Rodler: Dort wird man auch gepflegt. Wir hier sind an ein Krankenhaus angegliedert, weil die Patienten, die mit entsprechenden Symptomen kommen, von uns behandelt werden. Das kann ein Schmerz sein, der gelindert werden soll, eine Atemnot – und das stets mit dem Ziel der Entlassung.
Heller: Wir haben Patienten, die dialysiert werden, wir geben Antibiotika, legen alle Arten von Zugängen, wir machen chirurgische Therapien, spezielle palliative Wundversorgung. Wir betreiben hier also ganz normale Medizin – nur unter anderen Gesichtspunkten. Bei uns steht der Mensch im Vordergrund und nicht der wirtschaftliche Gewinn.
Rodler: Bei uns wird auch palliative Chemotherapie und palliative Bestrahlung gemacht – aber nicht mit dem Ziel zu heilen, sondern Symptome zu lindern. Die Patienten sollen auf diese Weise mehr Lebensqualität zurückgewinnen.
Also geht es generell um Symptomlinderung und nicht um Ursachenheilung?
Heller: Im Prinzip ja. Wenn jedoch jemand etwa eine akut zu operierende Gallenblase hätte, würden wir die operieren. Auch wenn sich jemand eine Gliedmaße bricht. Ein Tumor ist wahrscheinlich inoperabel. Aber wenn noch etwas zusätzlich ansteht, wird das freilich behandelt. Die palliative Chemotherapie und palliative Bestrahlung sollen den Tumor in seinem Wachstum etwas einschränken. Also hier wird so gute wie alles durchgeführt – bis auf die Reanimation und die invasive Beatmung.
„Wir geben dem Tag mehr Leben“
Der landläufig bekannte Ausdruck „hoffnungsloser Fall“ – wie sehr trifft er auf die Patienten ihrer Station zu?
Heller: Wir haben freilich hoffnungslose Fälle. Ein Patient mit weit fortgeschrittenem Lungenkrebs, ist total abgemagert, kann sich kaum noch bewegen, bekommt kaum noch Luft, ist depressiv. Landläufig wird so ein Patient, wie Sie schon sagten, als hoffnungsloser Fall bezeichnet. Diesem Menschen versuchen wir das Leben zu erleichtern.
Unsere Maxime lautet: Wir geben dem Tag mehr Leben. Sprich: Wenn dieser Patient nun ein langjähriger Raucher ist, dann werden wir ihn nicht vom Rauchen abhalten, sondern ermöglichen ihm diesen womöglich letzten Genuss auf unserer Station. Wir haben dafür einen abgetrennten Bereich ohne Rauchmelder. Man kann hierhin auch seinen Hund mitnehmen. Man kann hier heiraten, Geburtstag feiern usw. Es gibt auch Essen auf Wunsch, das heißt: Unser Koch bemüht sich darum dem Patienten das Essen zuzubereiten, das er gerne haben möchte.
Rodler: Man muss wissen: Das Ziel der Entlassung gelingt uns ja auch nicht immer. Anfangs wollen viele aufgrund der leider kursierenden Missinterpretation von einer Sterbestation gar nicht herkommen. Waren die Patienten aber dann doch einmal bei uns und werden wieder entlassen, merken sie: Okay, ich kann und darf auch wieder nach Hause. Und sie kommen dann auch wieder gerne zurück.
Irgendwann ist aber einmal der Tag da, an dem sie auch zu uns zum Sterben kommen wollen, sofern sie nicht die Möglichkeit haben, dies zuhause zu tun. Und natürlich wird bei uns auch gestorben. Vermutlich auch mehr als auf einer anderen Station. Etwa ein Drittel der Patienten stirbt bei uns.
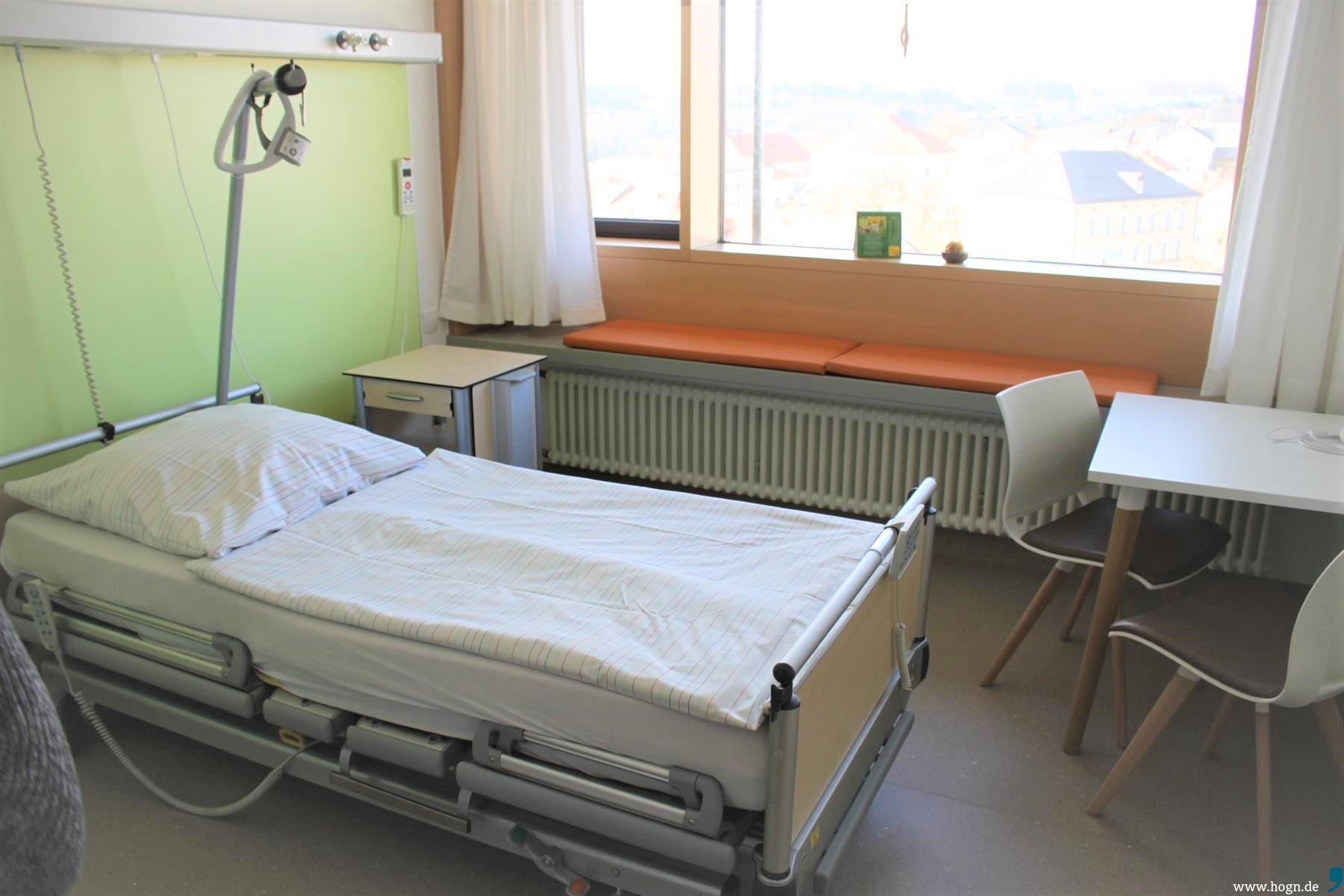
Die Zimmer auf der Station dürfen sich die Patienten gerne auch wohnlich gestalten. Hier der Blick in ein derzeit nicht belegtes Zimmer.
Die meisten Ihrer Patienten dürften höheren Alters sein – gibt es auch jüngere?
Rodler: Wir haben nicht nur alte Menschen, klar. Der jüngste, an den ich mich erinnere, war um die 25. Er hatte die Glasknochen-Krankheit.
Heller: Es gibt auch nicht wenige junge Männer mit Hodenkrebs oder junge Frauen mit Eierstockkrebs. Und wir sind ja wirklich Profis und hart im Nehmen. Aber wenn junge Mütter zu uns kommen, mit kleinen Kindern im Schlepptau und dem weinenden Ehemann daneben, das geht auch uns noch an die Nieren.
Der schmale Grat
Wie verkraftet man tagtäglich all dieses Leid und diese tiefgreifenden Emotionen?
Rodler: Dafür haben wir die Ausbildung, die uns lehrt mit solchen Situationen umzugehen. Man lernt dabei gewisse Ereignisse nicht zu nah an sich herankommen zu lassen. Denn: Es sind nicht meine Angehörigen. Frei nach dem Motto: Mitgefühl ja, Mitleid nein. Ich denke aber, dass jede Schwester ihr ganz eigenes Ventil braucht – sei’s in der Freizeit oder auch hier in diesem Umfeld -, um damit klar zu kommen. Es gibt Supervisionen, bei denen man darüber sprechen kann. Das Team an sich stützt sich ebenfalls sehr stark untereinander.
Heller: Die Supervision ist alle dreimal im Jahr verpflichtend. Sie wird von einem Psychologen oder Psychiater durchgeführt. Dort haben die Teammitglieder die Möglichkeit alles zu sagen, was ihnen nahegeht. Man kann vielleicht sagen: Nicht jeder ist für Palliativ geeignet.
Man kennt natürlich die Theorie und kann ohnehin nur die Professionalität verbessern, aber von der Pike auf lernen kann man es nicht. Man muss der Typ sein, der das machen will. Dabei ist notwendig für sich selbst den Grat zu finden zwischen Empathie und dem Zustand, nicht von der Arbeit aufgefressen zu werden und eben nichts mit nach Hause zu nehmen von dem, was man hier tagtäglich erlebt. Das ist ein schmaler Grat.
Rodler: Richtig. Und man darf nicht vergessen: Alle sind ja freiwillig hier. Niemand wurde hierher versetzt. Das würde auch gar nicht funktionieren. Jeder bringt seine ganz persönlichen Eigenschaften und Charakterzüge mit. Das macht auch das Team aus. Jeder kann nicht mit jedem – aber der eine Kollege kann’s dann eben besser als der andere. Man ergänzt sich. Und wenn eine Schwester einmal da ist, dann bleibt sie meist für Jahre, wenn nicht Jahrzehnte auf der Palliativstation.
Interview: Stephan Hörhammer
Im zweiten Teil berichten Dr. Verena Heller und Schwester Sylvia Rodler unter anderem über die erfüllenden Momente ihrer Arbeit und geben Antwort auf die Frage, wie prägend die Corona-Zeit für die Palliativstation gewesen ist.